필수 습득 질환
요실금 URINARY INCONTINENCE
최종학습 성과
1) 요실금을 호소하는 사람에게서 병력청취와 신체진찰을 통해 요실금의 원인을 알아낼 수 있다.
2) 요실금을 호소하는 사람에게서 원인에 따른 적합한 치료계획을 세울 수 있다.
실습학습 목표
1) 요실금을 정의하고 종류에 따른 주요 증상을 설명할 수 있다.
2) 요실금의 원인에 따른 발병기전과 위험 요인을 설명할 수 있다.
3) 요실금을 호소하는 사람에게서 적절한 신체진찰을 할 수 있다.
4) 요실금을 호소하는 사람에게서 필요한 검사를 선택하고 결과를 해석할 수 있다.
5) 요실금을 호소하는 사람에게 치료 방법을 계획하고 교육할 수 있다.
병태생리
일반적으로 방광 또는 요도의 기능장애가 원인이나 (표 1), 근본적인 원인이 해결될 경우 치료될 수 있는 일시적인 요실금도 있다. (표 2) 이외 흔하지 않은 원인으로 비뇨기계 누공 또는 이소성 요관 같은 해부학적 원인이 있을 수 있다.
표 1. 요실금의 병태 생리
| 방광 원인 |
|---|
| 1. 절박 요실금 (Urge Incontinence)
배뇨근 과활동성 (Detrusor over Activity) - 신경인성 (Neurogenic Origin) - 비신경인성 (Nonneurogenic Origin) 유순도 감소 (Poor Compliance) 2. 범람 요실금 (Overflow Incontinence) |
| 방광출구 원인 |
| 3. 복압 요실금 (Stress Urinary Incontinence)
- 해부학적 요인 : 방광목의 운동성 증가 (Mobility of the Bladder Neck) - 내인 요도 조임근 기능부전 : 방광목 기능 저하 (Bladder Neck Dysfunction) |
표 2. 일시적인 요실금의 원인 (DIAPER)
| Cause | Comment |
|---|---|
| 섬망 (Delirium) | 요실금은 섬망에 이차적으로 발생할 수 있으며, 급성 섬망이 치료되면 요실금도 호전되는 경향이 있다. |
| 감염 (Infection) | 증상이 있는 감염은 요로를 자극하여 요실금을 유발할 수 있다. |
| 위축성 질염 (Atrophic vaginitis) | 질염은 요로감염때 보일 수 있는 요실금 증상과 복압성 요실금을 유발한다. |
| 정신과적 질환 (Psychological) | 우울증은 때때로 요실금과 연관이 있다. |
| 소변 과다 생성 (Excessive urine production) | 수분 섭취 과다, 당뇨, 고칼슘혈증, 심부전, 말초 부종 등은 다뇨증을 유발할 수 있으며, 요실금을 악화 시킨다. |
| 움직임 제한 (Restricted mobility) | 환자가 적시에 화장실에 갈 수 없는 경우 요실금이 유발되거나, 악화될 수 있다. |
| 분변 매복 (Stool impaction) | 대변이 차 있는 환자는 요실금을 유발할 수 있으며, 대변 실금을 동반 할 수 있다. |
| Pharmacologic | |
| 진정제 (Sedatives) | 알코올 및 long acting 벤조디아제핀은 이차적인 요실금을 유발할 수 있다. |
| 이뇨제 (Diuretics) | 방광의 용적을 초과하는 활발한 이뇨 작용은 억제되지 않은 배뇨근 수축을 유발하여 절박 요실금을 유발할 수 있다. |
| 항콜린제 (Anticholinergics) | 다양한 약제들이 항콜린 작용을 가지고 있으며, 항 콜린제 부작용으로 빈뇨와 요실금을 포함한 요정체가 나타날 수 있다. |
| 알파 아드레날린 작용제 (Alpha-adrenergics) | 방광목 및 근위부 조임근의 긴장도는 알파 아드레날린 작용제에 의해 증가되며, 특히 전립선 질환이 있는 남성의 경우 요실금이 나타날 수 있다. |
| 알파차단제 (Alpha-antagonists) | 방광목의 평활근 및 근위부 조임근의 긴장도는 알파 아드레날린 차단제에 의해 감소한다. 이러한 약물로 고혈압 치료를받는 여성은 복압요실금이 발상하거나 악화될 수 있다. |
American Urological Association, Medical Student Curriculum, Incontinence, 2016
요실금의 종류 및 원인
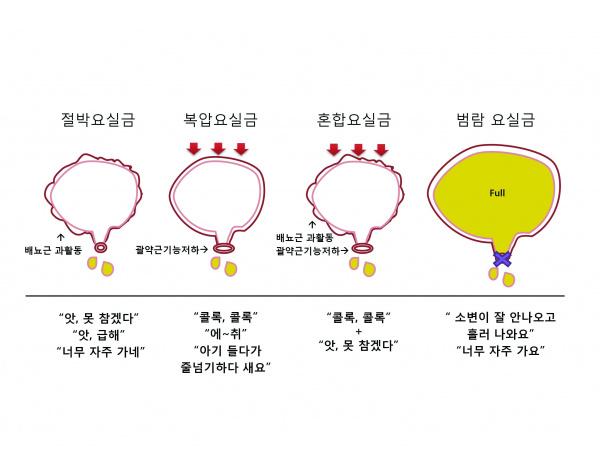
절박 요실금 (Urgency incontinence)
방광의 기능인 저장과 배출 기능에 문제가 생기면 요절박 (Urgency)과 절박 요실금을 유발할 수 있다. 절박 요실금 환자는 갑작스런 배뇨 충동을 느끼게 되어 소변이 누출되는 것을 막지 못하는데, 실제로 소변이 누출될 때까지도 소변이 마렵다는 생각이 들지 않을 때도 있다. 절박 요실금은 빈뇨, 야간뇨 등의 증상을 동반한다. 정상적인 배뇨과정에서는 배뇨근압이 증가되는 동안 요도 조임근이 열리도록 되어 있으나 절박 요실금의 경우, 정상 배뇨 상황이 아님에도 불구하고 배뇨근압이 증가하는 상황이 생겨 요도 조임근이 열리게 되고 이로 인해 요 누출이 발생한다. 이러한 배뇨근압이 증가하는 원인으로는 비정상적인 방광 수축 (배뇨근 과활동성), 방광의 부피 증가에 따른 압력 증가 (유순도 감소)로 인한 것일 수 있다. 또한 신경계질환이나, 특발성 원인에 의한 배뇨근 과활동성이 있을 수 있다.
배뇨근 과활동성은 노인에서 매우 흔하며, 방광출구폐색과 관련이 높으며, 방광의 유순도 감소는 방광의 탄성 감소 또는 신경 조절 활동의 변화로 인해 발생한다. 절박 요실금 환자는 갑작스런 배뇨 충동을 느끼게 되어 소변이 누출되는 것을 막지 못하는데, 실제로 소변이 누출될 때까지도 소변이 마렵다는 생각이 들지 않을 때도 있다. 절박 요실금은 빈뇨, 야간뇨 등의 증상을 동반한다. 절박 요실금으로 인해 새는 소변의 양은 환자의 방광 수축 억제 능력과 요도 길이에 따라 서로 다르다.
복압 요실금 (Stress Urinary Incontinence)
복압 요실금은 여성 요실금의 가장 흔한 원인이며, 요실금의 80-90%에 해당한다. 갑작스럽게 복압이 증가하는 상황 (기침, 재채기, 줄넘기 등)에서 방광의 수축 없이 소변이 누출되는 증상이 나타난다. 방광바닥과 근위부 요도의 해부학적 지지 부족 및 이에 관련된 근위부 요도의 과다 이동성, 요도조임근 자체의 기능저하 등이 원인이며, 복압이 가해질 때 방광에 비해 방광바닥과 근위부 요도의 압력 전달이 약해져서 나타난다.
정상적으로 요도폐쇄압력은 방광충만, 자세의 변화, 복압상승 등과 같은 변화에 의해 반응하도록 되어 있다. 요도조임근은 반사적으로 이러한 변화에 반응하여 요도저항을 항진시키고, 이를 통해 요실금을 막는 역할을 가지고 있다. 요도가 이러한 본래의 기능을 다하지 못함으로써 복압 요실금이 발생한다.
복압 요실금은 분만 등으로 생긴 골반근육의 약화와 골반 이완으로 방광과 요도의 과활동성 (처지는 것)이 원인이 되는 해부학적 복압 요실금과, 소변이 새지 않도록 막아주는 내인 요도 조임근의 기능부전으로 분류할 수 있다.
혼합 요실금 (Mixed Urinary Incontinence)
절박 요실금과 복압 요실금이 혼합된 요실금으로 복압 요실금 환자의 약 30%에서 절박 요실금이 동반되는 것으로 알려져 있다. 복압 요실금 환자가 수술적 치료를 받을 경우 수술 후 75% 정도는 절박 요실금이 호전되지만, 25%는 지속 또는 악화되거나, 수술 전에 없었던 절박 요실금이 새로 생기는 경우도 있다. 복압 요실금 환자의 치료 시 절박 요실금 여부를 확인하는 것이 꼭 필요하며, 이는 치료 방향과 치료 결과에 변수로 작용할 수 있다.
범람 요실금 (Overflow incontinence)
범람 요실금은 소변 배출이 불완전 하거나 (근치적자궁적출술 등 후 신경 손상) 방광출구가 폐색될 경우 (전립선 비대증, 심한 골반탈출증 등) 방광 내 소변 양이 방광 용적을 초과하게 될 때 소변이 요도 밖으로 넘쳐 나오며 발생한다. 범람 요실금 환자는 매우 잦은 빈뇨와 잔뇨감, 요점적 (dribbling)을 호소한다.
요실금의 진단
요실금의 진단은 주관적 자료인 병력, 과거력 등을 알기 위한 문진과 객관적 자료인 신체검사, 소변 검사, 요도폐쇄압 측정, 요누출 시 복압 측정, 요역동학 검사, 요도방광 내시경, 요도방광조영술, 등이 있고 배뇨일지 (72시간 배뇨양상 기능검사)와, 패드 검사 등을 시행할 수 있다.
병력 청취
I. 주 증상 확인
- 요실금 발생 시점, 발생하는 상황, 빈도
- 요실금의 종류 : 절박, 복압, 혼합, 범람 요실금
- 중증도 : 일상 생활 지장여부, 패드 착용 여부, 패드 교체 빈도
- 동반된 배뇨증상 : 빈뇨, 절박뇨, 야간뇨 및 배뇨통, 혈뇨, 폐색 증상 (불완전 요배출, 세뇨)
- 골반장기탈출증 증상 : 재발성 방광염, 질내 압박감, 밑 빠짐 호소
II. 신경계 원인 감별
- 척수 질환, 추간판 탈출증, 척추 협착
- 뇌질환, 파킨슨증, 다발성경화증, 당뇨병
- 배변 활동 이상 여부, 이외 신경 질환
III. 이전 치료법에 대한 반응
IV. 이전 병력
- 당뇨, 신경 질환 등
- 골반 수술, 비뇨의학과 수술, 산부인과 수술, 이외 의학적 문제
- 분만력 : 질식분만 vs. 제왕절개, 분만 횟수, 난산, 분만시 손상
- 폐경 여부
V. 약물 복용력 : 표 2 참고
VI. 음식 섭취 : 카페인, 알코올
VII. 병력 청취 시 유의 사항 : 수치심을 느끼지 않도록 유의하도록 함.
환자의 불편도에 따라 치료 여부 및 치료 방법이 달라질 수 있음.
소변 검사
방광염에 의해 요실금 증세가 있을 수 있으므로 이를 감별.
신체 검사
요실금을 유발할 수 있는 해부학적 이상이나, 신경학적 이상을 관찰.
환자에게 검사 방법과 목적에 대하여 검사 전 충분히 설명을 하고, 환자가 수치심을 느끼지 않도록 주변과 격리된 진찰실에서 신체 검사를 시행함. 검사 후에는 검사복 등으로 진찰 부위를 가려주는 등 환자를 위한 배려가 필요함.
1) 소아 : 엉치뼈 주위로 지방척수막 탈출증이 의심되는 덩이가 만져지는지 확인.
2) 복부 진찰 : 아랫배 통증, 하복부 팽만 (요폐색으로 인한 방광 팽만) 등을 감별
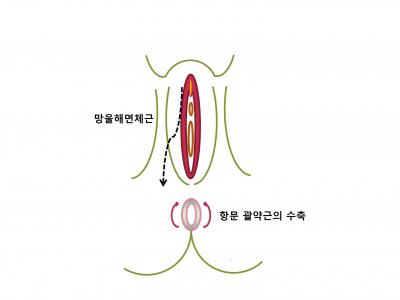
3) 신경 검사 : 돌제거술자세 (Lithotomy position)에서 감각, 운동, 반사 검사를 시행.
- 항문의 tone : Suprasacral lesion – 증가됨 / Sacral lesion – 감소됨
- 음부 감각 : pudendal afferent limb 확인
- Bulbocarvernous reflex : Spinal shock 환자 상태 판단
- Sacral micturition center S2-4,
- Pudendal afferent/efferent limb 가 온전한지 판단
- :망울해면체근 또는 귀두 자극 시 항문 조임근이 반사적으로 수축함. (정상)
4) 골반 진찰 :
- 앞 질벽을 관찰한 후 환자가 힘을 주는 동안 방광탈출증 여부, 자궁목의 위치 및 이동 정도를 관찰.
- 방광 탈출증
- 앞 질벽을 관찰한 후 뒷질벽을 관찰하여 직장탈출증 등 확인.
5) 복압상승 요실금 유발 검사 :
- 돌제거술자세에서 방광을 생리 식염수로 채우고 환자가 기침을 하게 하거나, 배에 힘을 주도록 하여 요 누출이 생기는지 관찰.
- 누운 자세에서 새지 않으면 앉거나 서 있는 상태에서 다시 시도함.
- 방광탈출증이 있을 경우, 손가락으로 환원시킨 후 검사를 시행하여 요 누출여부를 확인.
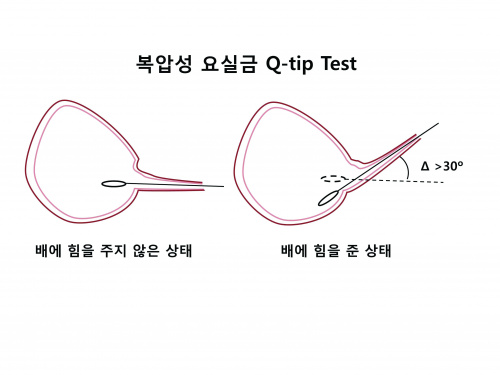
6) Q-Tip TEST :
- 소독한 면봉에 윤활제를 바른 후 요도를 통하여 방광 입구까지 면봉을 삽입한 후 환자가 배에 힘을 주었을 때 면봉이 올라가는 각도를 측정하여 요도의 과활동성을 확인.
- 면봉 끝을 기준으로 수평일 때와 배에 힘을 주었을 때 30˚ 이상 차이가 나면 요도의 과활동성이 있다고 판단함.
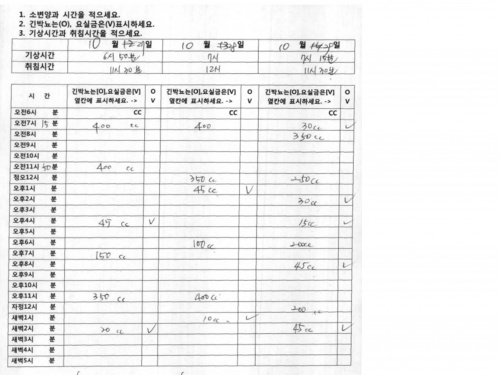
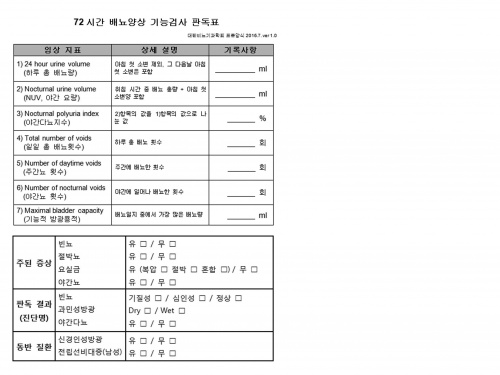
7) 배뇨일지 (72시간 배뇨양상기능검사) :
- 3일간의 배뇨양상 (배뇨량, 배뇨시간, 배뇨 횟수, 절박뇨, 요실금, 기상, 취침시간)을 기록.
8) 패드 검사 :
- 요실금 정도를 판단.
- 일반적으로 1시간 동안 활동 후 패드에 새어 나온 소변의 무게를 측정함.
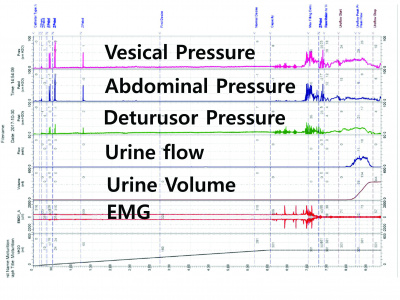
9) 요역동학 검사 :
- 요역동학 검사는 신경 원인에 의한 요실금이나, 이전 요실금 수술 후 증상이 재발한 경우, 요실금 증상이 복합적으로 존재하는 경우 등에 시행할 것을 권하고 있음.
- 얻을 수 있는 정보
① 요실금 종류 : 복압성 요실금 vs 절박성요실금 동반된 혼합성 요실금
② 원인 : 요도의 과운동성 vs 내인 요도 조임근의 기능 부전
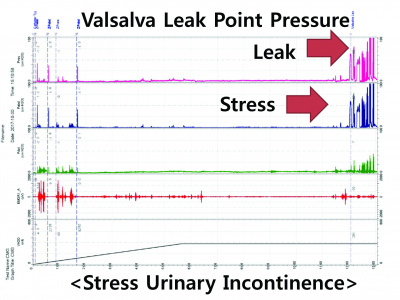
- 복압 요누출압 (Valsalva Leak Point Pressure) : 방광을 채운 상태에서 복압을 서서히 증가시켜 요 누출이 발생하는 시점의 방광 내압
- <60cmH2O : 내인 요도 조임근 부전
- 60-90cmH2O: 내인 요도 조임근 기능의 장애요소가 있음.
- >90cmH2O : 내인 요도 조임근 기능 정상
③ 객관적 지표 제공 :
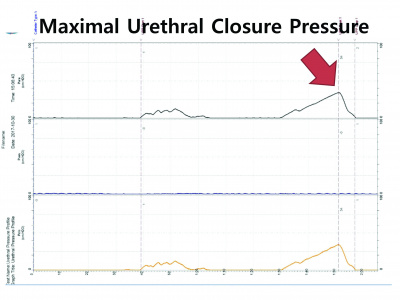
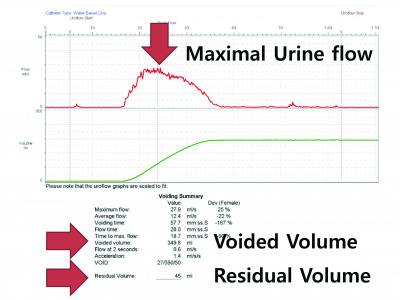
배뇨 속도 (Urine flow), 잔뇨량 (Residual Volume), 방광내압 (Vesical Pressure), 최고요도폐쇄압 (Maximal Urethral Closure Pressure), 요누출압 (Valsalva Leak Point Pressure) 등
10) 방광요도경 검사 : 필수적인 검사는 아니나 하부 요로의 이상이 의심되는 경우 시행
요실금의 치료
일시적 요실금
표 2의 원인에 의한 일시적인 요실금의 경우, 각 원인의 제거가 필요하다.
전신질환의 경우 질환에 대한 치료가 기본적으로 병행되어야 하며, 요로감염의 경우 필요시 적절한 항생제의 사용이 필요하다. 소변이 다량 발생하는 기저질환이 있거나, 만성 변비 등으로 인해 방광으로부터의 소변 배출이 원활하지 못하고 저류되는 경우 원인 질환을 치료 시 요실금이 호전된다. 약물에 의한 경우, 약물을 끊거나 조절할 시 요실금이 호전될 수 있다. 원인 질환이 치료되고 난 뒤에도 지속되는 요실금의 경우 방광 및 요도에 다른 원인이 동반되어 있지 않은지 추가 검사를 통해 확인한다.
절박 요실금
1) 행동 요법 :
- - 새기 전에 미리 소변을 보도록 교육.
- - 수분 섭취 제한, 방광에 자극이 가는 음식 회피 (카페인, 알코올 등)
- - 방광 훈련 : 일정한 간격을 두고 일정한 시간에 소변을 보도록 교육 (Timed voiding)
- - 골반근육운동 : 항문과 골반근육을 수축 및 이완하는 것을 반복
2) 약물 치료 :
- - 항콜린제, 항무스카린제
- - 베타-3 아드레날린성 수용체 작용제
3) 수술적 치료 :
- - 배뇨근 내 보툴리눔 독소 주입
- - 천수신경 자극기 삽입
4) 간헐적 도뇨 (Clean Intermittent Catheterization) :
- - 방광유순도가 낮은 환자에서 항콜린제와 함께 사용하여 높은 방광 내압을 낮출 수 있음.
복압 요실금
소변이 새는 양에 따라 치료 방법이 달라질 수 있으며, 자주 새지 않고, 적은 양의 소변만 새는 경우에는 보존적 치료를 할 수 있으며, 증상이 심화됨에 따라 약물 치료 또는 수술적 치료를 선택할 수 있다.
1) 보존적 행동 요법:
- 골반저 운동 (케겔 운동) : 외요도 조임근의 폐쇄 기능을 회복 시키고 방광목 및 요도의 과활동성을 감소시켜 해부학적 복압성 요실금 증상을 완화시킬 수 있음.
- 질 콘, 바이오 피드백, 전기 자극기를 사용하여 골반저 운동을 시행할 수 있음.
[전기자극기]
2) 약물 치료 :
- 알파 아드레날린 작용제 (슈도 에페드린)
: 방광목과 근위부 요도에는 알파 수용체가 많이 분포하기 때문에 알파 아드레날린 작용제를 복용하여 평활근의 수축을 유도하여 최고요도폐쇄압을 상승시킴.
- 삼환계 항우울제 (이미프라민)
: 알파 작용제 및 항콜린제 성질을 모두 가지고 있음.
- 여성호르몬 (프레마린, 에스트리올)
3) 페사리 (Pessaries) :
- 수술적 치료를 원하지 않거나, 전신 상태가 좋지 않은 경우 질내 삽입하여 방광목을 지지함.
4) 수술적 치료 :
[방광목의 활동성이 증가한 복압성 요실금]
① 슬링 수술 : 복압 요실금의 형태나 정도와 관계없이 일차적 수술방법으로 시행됨.
- a. 무장력 질테잎 수술 (Tension-free Vaginal Tape, TVT)
- 치골 상부에서부터 요도를 감싸고 반대쪽 치골 상부까지 폴리프로필렌 테잎을 걸어줌으로써 중부 요도를 지지해줌. 유지력이 길고, 복압성 요실금 정도가 심한 환자들에게 효과적이나 방광천자 부작용이 발생할 수 있음.
- b. 경폐쇄공 테이프 술식 (Trans-Obturator Tape, TOT) :
- 서혜부쪽의 경폐쇄공으로 폴리프로필렌 테잎이 들어가 요도를 감싸고 반대쪽 경폐쇄공으로 테잎이 나옴으로써 중부 요도를 지지함. 방광천공의 부작용이 적고 TVT에 비하여 수술 시간이 짧다는 장점이 있음. 테잎을 삽입하는 방향에 따라 In-Out, Out-In 등 수술방법이 나뉨.
- c. 압력 재조절이 가능한 슬링 (Re-Adjustable Sling)
- 폴리프로필렌 테잎과 압력을 조절하는 본체 기계 (Varitensor) 및 이를 조절하는 탈부착 가능한 조절기 (manipulator)로 구성되어 있으며, 수술을 마친 후 일상 생활을 하며 압력을 조절 한 뒤 조절기를 제거한 뒤 상처를 최종적으로 봉합하며, 향후 요실금의 재발 또는 저류 등이 있을 시에 조절기를 재 연결하여 테잎의 압력을 재조정할 수 있음. 주로 이전 슬링 수술 후 재발한 환자 등에서 사용됨.
- d. 앞 질벽 슬링수술, 근막을 이용한 슬링수술
[내인 요도 조임근 부전 원인의 복압 요실금]
① 슬링 수술
② 요도 주위 주사
③ 인공요도 괄약근 삽입
혼합 요실금
혼합 요실금의 약 절반에서 절박 요실금 치료를 받은 후 요실금이 안정화 된다고 보고되어 있다. 항콜린제에 반응을 하지 않던 절박 요실금이더라도, 복압 요실금에 대한 수술적 치료 후에는 항콜린제에 좋은 반응을 나타낼 수 있다.
범람 요실금
방광을 효과적으로 비우는 것으로 치료가 가능하다. 범람의 원인인 전립선비대증, 요도협착 등에 대하여 경요적 전립선 절제술 또는 요도 절개술 등이 필요하다. 여성의 경우 골반장기탈출증의 치료가 필요하다. 방광수축력 저하의 경우 간헐적 도뇨를 통해 방광을 효과적을 비울 수 있다.
참고문헌
American Urological Association, Medical Student Curriculum, Incontinence http://www.auanet.org/education/auauniversity/medical-student-education/ medical-student-curriculum, 2016.
Jerry G. Blaivas, M.C., Jeffrey Weiss, Michael Verhaaren Atlas of Urodynamics, 2nd Edition. 2008.
제5판 비뇨기과학. 대한비뇨기과학회, 2014: p. 444-454.
Abrams, P., et al., Fourth International Consultation on Incontinence Recommendations of the International Scientific Committee: Evaluation and treatment of urinary incontinence, pelvic organ prolapse, and fecal incontinence. Neurourol Urodyn, 2010. 29(1): p. 213-40.
Haylen, B.T., et al., An International Urogynecological Association (IUGA)/International Continence Society (ICS) joint report on the terminology for female pelvic floor dysfunction. Neurourol Urodyn, 2010. 29(1): p. 4-20. Lukacz, E.S., et al., Urinary Incontinence in Women: A Review. Jama, 2017. 318(16): p. 1592-1604.
Klutke, J.J., B.I. Carlin, and C.G. Klutke, The tension-free vaginal tape procedure: correction of stress incontinence with minimal alteration in proximal urethral mobility. Urology, 2000. 55(4): p. 512-4.
Rezapour, M. and U. Ulmsten, Tension-Free vaginal tape (TVT) in women with mixed urinary incontinence--a long-term follow-up. Int Urogynecol J Pelvic Floor Dysfunct, 2001. 12 Suppl 2: p. S15-18.
Raz, S., Atlas of Transvaginal Surgery, 2nd Edition. 2002.
과민성방광 OVERACTIVE BLADDER
최종학습성과
1) 저장증상을 호소하는 사람에게서 과민성방광을 진단할 수 있다.
2) 과민성방광 환자의 치료계획을 세울 수 있다.
실습학습목표
1) 배뇨증상을 호소하는 사람에게서 병력청취를 통해 저장증상과 배뇨증상을 감별할 수 있다.
2) 저장증상을 호소하는 사람에게서 과민성방광을 진단할 수 있다.
3) 과민성방광 증상을 호소하는 사람에게서 다른 원인을 감별할 수 있다.
4) 과민성방광 증상을 호소하는 사람에게서 적절한 신체진찰을 할 수 있다.
5) 과민성방광 증상을 호소하는 사람에게서 필요한 검사를 선택하고 결과를 해석할 수 있다.
6) 과민성방광 증상을 호소하는 사람에게서 적합한 치료를 계획하고 교육할 수 있다.
7) 과민성방광 증상을 호소하는 사람에게서 생활습관 교정에 대한 교육을 할 수 있다.
8) 배뇨와 관련된 방광과 요도의 조절기전을 설명할 수 있다.
9) 과민성방광의 병태생리와 관련약물을 설명할 수 있다.
정의
2002년 국제요실금학회 정의에 의하면 과민성방광은 요절박을 핵심증상으로 절박성요실금이 동반될 수 있으며, 보통 주간 빈뇨와 야간뇨가 동반되고 이러한 증상을 일으킬 수 있는 요로감염이나 다른 명백한 질환이 없을 경우로 정의하였다. 그러므로 과민성방광의 진단에 있어서 요절박이 필수적인 요소이며 요절박은 강하고 갑작스러운 요의를 느끼면서 소변이 마려우면 참을 수 없는 증상으로 정의된다.
병인
원인은 명확하지는 않지만 배뇨근과활동성이 대표적 원인이다.
진단
병력 청취
과민성방광을 진단하는 데 있어서 증상의 평가가 가장 중요하다. 간단한 질문들로 이루어진 설문지를 통해 과민성방광 유무 및 정도를 어느 정도 평가할 수 있으며 (그림 1) 이외 증상 지속 기간, 비뇨기과적 혹은 부인과적 병력, 이뇨제 복용 등 빈뇨와 야간뇨를 유발할 수 있는 약물의 복용 여부, 방광 자극 증상을 유발할 수 있는 변비, 요로 감염을 의심할 수 있는 배뇨통, 가능한 원인, 즉 신경학적 원인이나 대사적 원인 등에 대한 조사를 할 수 있다.
신체검사
여성의 경우 골반장기 탈출증 등이 있는지 확인해야 하므로 회음부 내진을 시행하고, 항문 괄약근 상태 및 신경학적 검사를 시행한다. 남성의 경우는 직장 수지검사를 통해 전립선 크기, 항문 괄약근 상태 등을 평가한다.
요 검사
요로 감염은 과민성방광 진단 시 반드시 구별해야 할 질환이다. 요검사는 필수적인 검사이며, 요 검사에서 혈뇨가 확인되면 추가적 비뇨기과적 검사를 시행하게 된다. 당이나 단백뇨가 확인되면 신장 검사가 필요하다. 방광 자극 증상이 심하면 방광암의 가능성을 배제하기 위해 요세포 검사를 추가적으로 시행하는 경우도 있다.
72시간 배뇨양상 기능검사
배뇨일지를 통해서 하루 중 배뇨 시간, 배뇨량, 배뇨 횟수, 수분 섭취량, 요실금 발생 횟수 등 다른 검사로는 알 수 없는 중요한 정보를 얻을 수 있다. 1일에서부터 7일까지 기록할 수 있지만 일반적으로 3일 정도 연속적으로 기록한다.
요역동학 검사
모든 과민성 방광 환자에서 요역동학 검사가 필요한 것은 아니다. 그러나 증상이 복합적인 경우, 신경질환이 동반되었거나 동반되었을 가능성이 있는 경우, 또는 조기 치료에 실패한 경우에는 요역동학 검사가 필요할 수 있다.
기타 검사
추가적으로 방광요도경 검사와 방사선학적 검사가 필요한 경우도 있다.
치료
행동치료
① 환자교육
환자가 하부요로 및 골반저근의 생리와 역할, 본인의 질환에 대해 이해하고 그 기능을 올바르게 사용하도록 하는 것이 목표이다. 골반저근을 강화하고 요절박을 효과적으로 억제할 수 있는 골반저근 운동법 등에 대해 이해할 수 있도록 설명하여 골반저운동과 같은 보존치료의 효과를 높일 수 있게 한다.
② 방광훈련/시간제 배뇨
방광훈련은 환자가 요절박 또는 절박성요실금이 발생하기 전에 배뇨를 하도록 의도적으로 일정한 시간 간격을 유지하며 배뇨하는 것을 말하며, 대개 2-3시간 간격 으로 배뇨하게 한다. 환자의 증상이 호전되면 점차 배뇨 간격을 넓힌다. 약물 치료 및 골반저근 운동을 병행하는 것이 바람직하다.
③ 생활습관 및 식이습관 변화
흡연, 비만, 변비, 카페인, 산성 음료, 술, 탄산음료 등은 증상을 악화시킬 수 있으므로 피하는 것이 좋다. 과도한 수분섭취 제한은 소변이 농축되어 방광이 자극되 며, 과도한 수분섭취는 소변의 양을 증가시켜 증상이 악화될 수 있으며 적절한 수분섭취가 바람직하며 하루 1.5L 정도의 소변량을 유지하는 것이 좋다.
④ 요절박 억제
절박성요실금 환자의 경우 요절박이 있을 때 앉아서 다리를 모으고 골반저근을 수축하여 요절박을 억제한 후 화장실로 가는 것으로 절박성요실금의 발생을 줄일 수 있다.
골반저재활
① 골반저근훈련 (그림 2)
과거에 케겔운동이라 불리던 방법으로 전문가에 의해 교육을 받아 시행하는 반복적인 수의적 골반저근 수축을 말한다. 훈련 초기에는 빠르고 강한 골반저근 수축
을 유도하며 장기간 시행하면 신경의 적응을 유발하여 골반저근이 비대해지고, 골반저근 수축의 시기와 조화를 향상시킨다.
그림 2. 골반저근훈련 (출처: 대한배뇨장애요실금학회 홈페이지)
양쪽다리를 벌린 채로 운동을 하여야 운동이나 다리근육에 힘이 들어가지 않는다. 골반근육 수축운동은 방귀를 참는 생각으로 항문을 위로 당겨 올려서 조여주며 이때 1에서 5까지 천천히 세고나서 힘을 풀어준다. 이 동작이 익숙해지면 질근육도 의로 당겨 올려주는 방법으로 조여준다. 수축할 때 숨을 참지 않는다. 운동을 할 때 엉덩이나 아랫배에 손을 대고 힘이 들어가 있지 않았는가 확인해 본다.
1. 양쪽 다리를 어깨넓이 만큼 벌린채로 똑바로 바닥에 누워서 아랫배와 엉덩이의 근육은 편안하게 이완시킨 상태로 5초간 골반근육을 수축한다.
2. 똑바로 바닥에 누워 무릎을 구부린 상태에서 숨을 들어 마시며 엉덩이를 서서히 들면서 골반근육을 5초간 한다. 이어서 어깨, 등, 엉덩이 순서로 바닥에 내리면서 힘을 뺀다.
3. 양 무릎과 손바닥을 댄후 숨을 들이 마시면서 등을 동그랗게 하고 5초간 골반 근육을 수축한다. 이어서 숨을 내쉬면서 원상태로 돌아간다.
4. 엉덩이를 깔고 앉은 상태에서 양 발끝이 외축으로 향한 상태에서 골반근육을 5초 동안 수축하면서 양발끝을 내축으로 향하게 한다.
5. 마리를 가부좌하고 앉은 자세에서 골반항문, 질을 서서히 조여준다.
6. 선채로 양팔꿈치를 붙이고 의자나 탁자를 이용해서 몸의 균형을 잡는다. 이 상태에서 양발꿈치를 들면서 운동을 한다.
② 바이오피드백
바이오피드백은 질이나 항문에 측정기구를 삽입하여 골반저근의 압력이나 근전도를 모니터를 통해 직접 확인함으로써 환자가 인지하지 못하는 골반근이 제대로 수축하고 있는지를 인지하게 하는 방법으로, 환자 스스로 골반저근을 조절할 수 있는 기술을 가르치기 위한 도구이다 (그림 3).
그림 3. 바이오피드백 (제3판 배뇨장애와 요실금 p. 144)
(A) 바이오피드백 장비와 측정기구(탐색자와 패치)
(B) 바이오피드백 검사 화면(위: 골반저근 근전도, 아래: 복부근육 근전도)
(Courtesy of Laborie Medical Technologies Canada ULC)
골반저훈련은 구두 교육에 의해 느낌으로 시행하는 운동이므로 정확한 운동치료가 되지 못할 수 있어 성공률이 낮고 동기 유발에도 문제가 있어서 중도에 포기하는 경우가 많다. 이에 반해 바이오피드백은 특정한 근육만을 정확하게 반복 훈련하고 강화 정도를 확인함으로써 강한 동기를 부여하는 것으로 교육받은 대로 정확한 골반저운동을 진료실 밖에서도 꾸준히 시행하는 것이 치료 성공에 중요한 요소이다. 치료의 표준화는 정립되지 않았지만 일반적으로 초기에는 30분 이상 지속하고 1주 2회 이상의 치료를 1개월 이상 시행하여야 한다.
약물치료 (그림 4)
① 항무스카린제
배뇨근의 수축은 부교감신경의 말단에서 분비된 아세틸콜린이 배뇨근의 무스카린 수용체에 작용하여 일어난다. 아세틸콜린은 요저장기에도 방광의 긴장도를 유 지한다. 또한 무스카린 수용체는 배뇨반사에 중요한 역할을 하는 요로상피, 요로상피하 신경 및 간질세포에도 분포한다. 사람의 방광에는 모든 아형의 무스카린 수용체가 존재하지만 M2 및 M3 수용체가 가장 많으며 M2 수용체가 M3 수용체에 비해 3:1 정도로 많으나 M3 수용체가 배뇨근 수축에 주로 관여하는 것으로 알려져 있다.
항무스카린제는 배뇨근의 무수카린 수용체에 결합하여 아세틸콜린과 수용체의 결합을 방해하여 효과를 보이는 것으로 알려져 있다. 하지만 방광 이외의 조직에 분포하는 무스카린 수용체 아형은 침샘에 M1, M3 수용체, 위장관계에 M2, M3 수용체, 대뇌에 M1 수용체, 홍체에 M3 수용체, 심장에 M2 수용체이며 이로 인한 부 작용으로 잔뇨량 증가, 구갈, 변비, 두통, 시각장애 등이 있으며 협우각 녹내장의 경우 금기이다.
② 베타3 작용제
사람의 배뇨근에는 베타 수용체가 분포하며 이들을 자극하면 adenylyl cyclase를 활성화하거나 BKCa 통로에 작용하여 방광이 이완된다. 또한 요로상피에 분포하 는 베타 수용체를 자극하면 배뇨근을 억제하는 물질을 분비하여 방광이 이완된다.
그림 4. 과민성방광 치료 약물의 기전
참고문헌
제5판 비뇨기과학 p. 410-413
제3판 배뇨장애와 요실금 p. 144 그림 12-2
전립선비대증 BENIGN PROSTATE HYPERPLASIA
최종학습 성과
1) 하부요로증상을 호소하는 남성에게서 병력청취와 신체진찰을 통해 전립선비대증을 진단할 수 있다.
2) 전립선비대증의 치료계획을 세울 수 있다.
실행학습 목표
1) 전립선비대증의 증상을 설명한다.
2) 전립선비대증의 진단법을 설명한다.
3) 전립선비대증의 치료 방법을 열거한다.
4) 전립선비대증의 수술 적응증을 열거한다.
5) 전립선암이나 전립선염등과 감별 진단할 수 있다.
전립선비대증의 정의
조직학적 전립선증식 또는 전립선요도의 긴장도 증가에 의한 하부요로증상이 발생하는 상태
전립선비대증의 유병율
전립선비대증은 60대 이후에 흔하게 발생하는 질환으로 80대의 경우 90%에서 조직학적 전립선비대증이 관찰된다. 그러나 치료가 필요한 임상 증상을 보이는 전립선비대 증은 조직학적으로 전립선비대증이 관찰되는 남성의 20-50% 정도 이다. 조직학적인 전립선비대는 40대 이후에 시작되지만, 주로 임상 증상을 보이는 전립선비대증 환자는 주로 50대 이후에 발생한다.
전립선비대증의 증상
전립선비대증에 의해 배뇨시 하부요로증상 (Lower urinary tract symptom, LUTS)으로 정의되어 있는 다양한 증상이 발생할 수 있다.
하부요로증상 (LUTS)
- 배뇨증상 (Voiding symptoms): 약뇨, 잔뇨감, 간헐뇨, 복압배뇨
- 저장증상 (Storage symptoms): 빈뇨, 요절박, 야간뇨
- 배뇨후증상 (Postvoiding symptoms): 요점적 (dribbling)
전립선비대증의 진단
병력청취
하부요로증상에 대한 파악과 함께 하부로증상을 유발할 수 있는 질환인 당뇨, 파킨슨병, 뇌졸증 등과 같은 내과 및 신경계 질환에 대한 조사가 필요하다. 과거 수술력, 일반적인 건강 문제, 성생활 문제, 약물 복용력 등을 조사해야 한다. 동반 증상으로 혈뇨 여부, 성기능장애, 전립선암 가족력 등에 대해서도 물어봐야 한다.
하부요로증상 평가
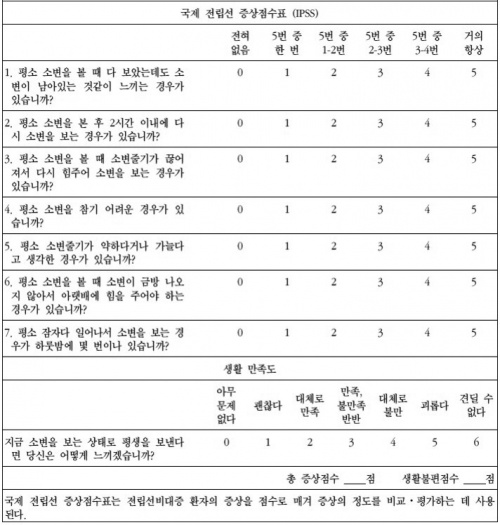
국제전립선증상점수 (International Prostate Symptom Score: IPSS)
환자의 증상을 정량화 할 수 있는 설문지
신체검사
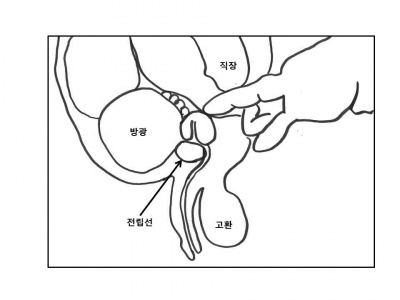
직장수지검사, 전립선을 직접 만져 전립선비대증 뿐만 아니라 전립선암, 급/만성전립선염 등 전립선에 발생하는 질환은 진단하는 데에 도움이 된다. 전립선의 크기, 모양, 표면, 딱딱한 정도, 압통 유무, 주위조직, 정낭 등의 상태를 주의 깊게 관찰해야 한다.
검사실검사
요검사, 전립선특이항원검사 (Prostate specific antigen: PSA), 혈청크레아티닌
요류검사와 배뇨후잔뇨량 측정
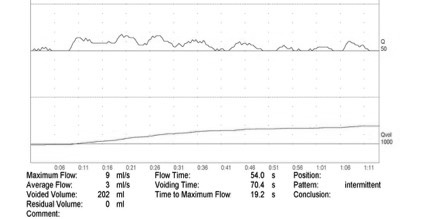
요배출기능을 평가하는 방법으로 간단하며 비침습적인 검사이다.
요속검사
<정상요속>
<전립선비대증요속>
전립선비대증 환자의 요류검사 결과
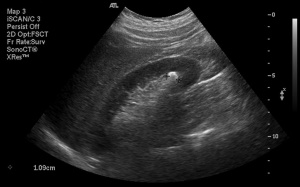
경직장초음파검사
전립선비대증의 평가에 있어서 전립선의 크기와 부피를 측정하고 전립선암 여부를 평가하는데 이용할 수 있다.
그림. 초음파 검사
선택적 진단검사
요역동학검사, 요도방광내시경검사, 요세포검사, 상부요로영상검사, 역행성요도조영술, 전립선생검
전립선비대증의 치료
약물 치료
전립선 평활근의 이완을 통한 기능적 폐색 치료 약물 - 알파차단제
전립선 크기의 감소를 통한 해부학적 폐색 치료 약물 - 5알파환원효소억제제
수술 치료
적응증
- - 약물 치료에 반응하지 않는 요폐
- - 전립선비대증에 의한 신부전
- - 재발성 요로감염
- - 혈뇨
- - 방광 결석
수술 방법
- - 개복전립선절제술
- 현재 전립선의 크기가 매우 커 개복수술을 고려해야 하는 경우 제한적으로 시행되고 있다.
- - 경요도 전립선절제술
- 전립선비대증 치료의 표준적인 방법으로 내시경을 환자의 요도를 통해 방광과 전립선요도에 삽입하여 비대된 전립선 조직을 전기칼로 제거하여 요도를 압박하고 있는 전립선 조직을 제거하는 방법이다.
- - 레이저를 이용한 수술
- 레이저를 이용하여 비대된 전립선 조직을 태워 없애거나 절제하는 수술법으로 대표적인 방법으로 KTP 레이저를 이용한 광선택적전립선기화술과 홀뮴 레이저를 이용한 전립선적출술이 있다.
참고문헌
Abrams P, Chapple C, Khoury S, et al. Evaluation and treatment of lower urinary tract symptoms in older men. J Urol 2009;181(4):1779-87.
Chancellor MB, Blaivas JG, Kaplan SA, Axelrod S. Bladder outlet obstruction versus impaired detrusor contractility: The role of outflow. J Urol 1991;145:810-812.
Djavan, B., Margreiter, M., Dianat, S. S.: An algorithm for medical management in male lower urinary tract symptoms. Curr Opin Urol.2011; 21: 5.
Gravas, S., Tzortzis, V., Melekos, M. D.: Translation of benign prostatic hyperplasia guidelines into clinical practice. Curr Opin Urol.2008; 18: 56.
Griffiths D, van Mastrigt R, Bosch R. Qualification of urethral resistance and bladder function during voiding with special reference to the effects of prostatic size reduction on urethral obstruction due to benign prostatic hyperplasia. Neurourol Urodyn 1989;8:17-27.
Juliao, A. A., Plata, M., Kazzazi, A., Bostanci, Y., Djavan, B.: American Urological Association and European Association of Urology guidelines in the management of benign prostatic hypertrophy: revisited. Curr Opin Urol.2012; 22: 34.
McVary, K. T., Roehrborn, C. G., Avins, A. L., Barry, M. J., Bruskewitz, R. C.,Donnell, R. F. et al.: Update on AUA guideline on the management of benign prostatic hyperplasia. J Urol.2011; 185: 1793.
Oelke, M., Bachmann, A., Descazeaud, A., Emberton, M., Gravas, S., Michel, M.C. et al.: EAU guidelines on the treatment and follow-up of non-neurogenic male lower urinary tract symptoms including benign prostatic obstruction. EurUrol.2013; 64: 118.
Park J, Lee YJ, Lee JW, Yoo TK, Chung JI, Yun SJ, Hong JH, Seo SI, Cho SY, Son H. Nonurologists: a Korean nationwide health insurance database study. Korean J Urol.2015 Mar;56(3):233-9
Sch¨afer W. Principles and clinical application of advanced urodynamic analysis of voiding function. Urol Clin North Am 1990;17:553-566.
배뇨통, 하부 요로감염 DYSURIA, PAINFUL URINATION, LOWER URINARY TRACT INFECTION
최종학습 성과
1) 배뇨통을 호소하는 환자의 병력 청취와 신체 검사를 통해서 진단 계획을 수립하고 다른 질환과 감별 할 수 있다.
2) 배뇨통이 있는 환자의 진단검사 결과에 따른 진단명을 유추하고 치료 계획을 세워 설명 할 수 있다.
실습학습 목표
1) 비뇨기계 감염 및 염증성 질환의 원인, 병태생리를 이해하여 진단과 치료원칙을 수립한다.
2) 배뇨통 환자의 세균뇨, 재감염 (reinfection), 재발감염(relapse), 지속세균뇨, 복합감염(complicated UTI)을 감별 할 수 있다.
3) 급성방광염의 증상과 요검사 소견을 나열하고 치료원칙을 설명한다.
4) 여성의 질과 요도의 해부학적 근접성과 젊은 여성에서의 성교 후 발생하는 방광염의 상관관계를 설명하고, 처치에 대하여 기술한다.
5) 급성전립선염의 증상과 신체검사 소견을 기술한다.
6) 만성비세균성 전립선염의 원인을 열거하고, 치료방법을 기술한다.
7) 만성전립선염을 분류한다.
전형적 임상양상
요로감염은 요로상피에 세균이 침범하여 발생하는 염증성 반응으로 주로 직장내 세균의 상행성 감염에 의해 발생 한다. 급성방광염은 대부분 하부요로계의 해부학적, 기능적 이상 없이 세균이 침입하여 생긴 단순 감염이다. 단순급성방광염은 대부분 성적으로 활발한 젊은 여성에서 발생한다. 1차 요로감염의 경로는 항문-회음-요도-방광으로 옮겨 가는 상행성 감염이다. 이런 단순방광염은 신장의 감염으로 상행될 경우가 드물지만 상행되는 경우 신우, 신배, 신간질의 급성 세균감염을 발생 할 수 있으며 전신 증상을 동반하게 된다.
남성에서 요로생식기 중 고환, 부고환, 전립선 등의 생식기에 염증이 발생 할 수 있으며 이중 급성 세균성 전립선염은 방광자극증상, 하부요로폐쇄증상, 회음부 및 성기 통증, 고열, 오한, 근육통, 관절통과 같은 전신증상을 나타나므로 임상 증상으로 진단이 될 수 있다.
상부요로감염
고열, 오한, 옆구리 통증, 오심, 구토와 같은 위장관계 증상, 전신 무력감
하부 요로감염
배뇨통, 빈뇨, 급박뇨, 배뇨후 통증, 잔뇨감, 배뇨곤란을 포함한 하부요로배뇨증상, 허리아래통증, 치골상부통증, 혈뇨, 소변에서 악취
병력 청취
과거력 확인 : 증상 최초 발생 시점, 이전에도 동일증상 있는지 확인, 같은 증상으로 치료 기왕력, 과거력, 가족력, 생활 습관, 음주, 흡연 여부, 지금 혹은 전에 복용한 약물의 종류, 용량, 부작용, 최근 성관계 기왕력, 이전 요로결석, 수술 기왕력 확인
주증상 확인 : 배뇨 통증 발생 시점 (갑자기 발생했는지, 서서히 발생했는지)
- 배뇨통의 구체적인 증상 (처음부터 지속되는 통증인지, 배뇨후 통증인지 확인)
- 반복적인 배뇨통인지 확인
병태생리 확인 : 배뇨 곤란 확인 (요폐 증상 확인, 배뇨시 걸리는 느낌 있는지 확인)
- 소변색 확인 (혈뇨 유무, 탁하거나 거품 있는지 여부)
- 빈뇨, 요절박, 야간뇨, 요주저, 요점적, 잔뇨감 증상
- 하복부 통증, 옆구리 통증 유무 확인
- 회음부, 골반 통증, 남성 환자의 경우 고환 부고환 통증 유무 확인
이학적 검사 임상 술기 및 수행
1) 치골 상부 촉진: 방광부위 촉진하여 소변이 과도하게 차여 있는지 확인하며 압통이 있는지 확인 한다.
2) 갈비척추각타진: 양측 옆구리를 주먹을 가볍게 쥐고 두드리면서 통증이 있는지 확인
3) 남성 바깥생식기관 관찰: 고환과 부고환 통증, 압통, 부음 확인, 음낭 피부 발적 확인
4) 남성 항문직장 검사: 전립선 촉진 통증, 압통, 열감 여부 확인
5) 여성 바깥생식기관 진찰 및 골반 내진 검사: 질 분비물 양상 관찰하고 냄새 확인
6) 젖은도말표본 검사 (wet smear test): 질염 동반 유무 감별을 위한 검사
감별진단
감염 원인
- - 단순/ 만성/ 재발성 방광염
- - 간질성 방광염/만성 골반 통증 증후군
- - 성매개 감염균에 의한 요도염
- - 급성 신우신염
- - 급성/ 만성 전립선염
- - 세균성, 바이러스성, 캔디다성 질염, 위축성 질염
폐쇄 원인
- - 요로결석 (방광, 요관, 요도 결석)
- - 요도협착, 전립선 비대증
- - 요도게실
- - 비뇨기계 종양
- - 비뇨기계 선천 질환
기타 질환
- - 과민성방광
진단
임상병리검사
• 상부/ 하부 요로감염시 공통
현미경적 소변 검사, 소변 세균배양 검사: 농뇨, 세균뇨 (>100,000 CFU/mL), 혈뇨
• 상부 요로감염의 경우
일반혈액 검사 – 백혈구 특히 중성구 증가, C-반응단백의 증가
- 혈중 크레아티닌 수치 상승가능
영상학적 검사
① 배설성 요로 조영술:
- 대부분 정상 일수 있으나 금성 신우 신염의 경우 신장의 크기가 염증 반응으로 붓게 되며 신장실질의 혈관이 수축함에 따라서 음영이 정상에 비해 지연되거나 신우신배 조영제가 출현이 늦어짐
② 신장초음파 검사 :
- 저반향의 병변 부위 관찰되거나 신장 실질이 부어 있고 집뇨계가 압박을 받은 소견
③ 복부 CT 검사 :
- 급성 신우신염 조영제가 신실질로 저하된 결손 perfusion deficits
- 신농양 Ring sign
- 전립선 농양 Prostate abscess formation
④ 단순 엑스레이 검사 KUB, 조영제 미사용 CT :
- gas 가 신장 방광 주변 관찰 (기종성 신우신염, 방광염)
⑤ DMSA 신스캔 검사
- perfusion defect
치료
원인 질환 및 세균배양 검사에 맞추어서 항균제 선택 치료 (대한요로생식기감염학회 권고안 참조)
표 1. 급성 방광염의 경험적 항생제 요법
| 항생제 | 용법 (경구) | 기간 |
|---|---|---|
| Fosfomycin trometamol | 3g 1회 | 1일 |
| Nitrofurantoin macrocrystal | 100mg 2회 | 3일 |
| 베타 락탐 항생제 | ||
| Amoxicillin-clavulanate | 250/125mg 3회
500/125mg 2회 |
7일 |
| Cefaclor | 250mg 3회 | 7일 |
| Cefdinir | 100mg 3회 | 5-7일 |
| Cefpodoxime prexetil | 100mg 2회 | 5-7일 |
| 퀴놀론계 항생제 | ||
| Ciprofloxacin | 500mg 2회
500mg 1회 서방정 |
3일 |
| Tosufloxacin | 150mg 2회 | 3일 |
참고문헌
기본진료 수행지침 제2판 한국의과대학/의학전문대학원협회 발간 2016 chapter 38 404-411p
요로생식기감염 교과서 제1판 대한요로생식기감염학회 chapter 3 82-95p
비뇨기과학 제 5판 교과서 대한비뇨기과학회 chapter 12 168-238p
Urinary tract infections in the female. Obstet Gynecol. 1980 May;55(5 Suppl):162S-170S.
EAU guidelines for the management of urinary and male genital tract infections.
Urinary Tract Infection (UTI) Working Group of the Health Care Office (HCO) of the European Association of Urology (EAU) Eur Urol. 2001 Nov;40(5):576-88.
Diagnosis and management for urosepsis. Int J Urol. 2013 Oct;20(10):963-70
Urinary tract infections in adults with diabetes. Int J Antimicrob Agents. 2001 Apr;17(4):287-92.
An update on uncomplicated urinary tract infections in women. Curr Opin Urol.2009 Jul;19(4):368-74.
Uncomplicated urinary tract infection in adults including uncomplicated pyelonephritis. Urol Clin North Am. 2008 Feb;35(1):1-12,
JAID/JSC Guidelines for Clinical Management of Infectious Disease 2015 - Urinary tract infection/male genital infection. J Infect Chemother. 2017 Nov;23(11):733-751.
Urinary tract infections in older women: a clinical review. JAMA. 2014 Feb 26;311(8):844-54.
Urinary tract infections in the elderly population. Am J Geriatr Pharmacother. 2011 Oct;9(5):286-309.
대한요로생식기 감염학회 단순 요로감염 가이드라인
성매개 감염 SEXUALLY TRANSMITTED INFECTION
최종학습 성과
1) 성매개 감염 환자의 병력 청취와 신체 검사를 통해서 정확한 진단을 위한 계획을 수립한다.
2) 성매개 감염을 진단하고 세부 진단에 다른 치료 계획을 수립한다.
실습학습 목표
1) 임균성, 비임균성 감염의 증상, 검사 소견 차이점을 비교한다.
2) 각 진단에 따른 항생제 사용 계획을 수립한다.
임질 (Gonorrhea), 매독 (Syphilis), 무른 궤양 (chancroid), 고샅부육아종 (Granuloma inguinale), 임균요도염 (gonococcal urethritis), 비임균요도염 (Non-gonococcal urethritis), 후천성면역결핍증 (Acquired Immune Deficiency Disease), 인간유두종바이러스 감염증 (Human Papilloma Virus), 헤르페스병 (Herpes Simplex), 트리코모나스 감염증 (Trichomoniasis).
임상 양상
배뇨통, 요도 소양감, 요도 분비물, 성기 궤양, 성기 종물 또는 무증상
병력 청취
최근 성관계 및 증상 발생 시기
이학적 검사
외요도구 화농성 혹은 점액성 분비물 유무, 포피를 젖혀 귀두 관찰 통한 경결, 궤양 유무 확인, 고환 촉진 (고환 및 부고환의 촉진시 열감, 통증 등), 성기 주변 궤양 및 종물 확인
진단학적 검사
아침 기상 후 첫 소변 또는 배뇨 후 2-4시간 경과 후 배뇨 앞부분 소변 검체 필요
- Urine Analysis (> 10 WBC/HPF)
- Gram stain/culture
- PCR (Gonococcal urethritis, Non-gonococcal urethritis, Trichomoniasis)
- Serological test (Treponemal test: FTA-ABS, MHA-TP, TPHA; Non-treponemal test: VDRL, RPR-syphilis)
증상 및 치료
임균 요도염
증상 발현이 빠르고 뚜렷
Ceftriaxone 250mg IM 단회 또는
Cefixime 400mg PO 단회
+
Azithromycin 1g PO 단회 또는
Doxycycline 100mg 1일 2회 PO 7일
비임균 요도염
최근 상대적으로 증가 추세,
m/c cause- Chlamydia trachomatis, Mycoplasma genitalium, Ureaplasma urealyticum, 성접촉자도 반드시 치료
Mycoplasma genitalium : Azithromycin 1g PO 단회
Ureaplasma urealyticum : Levofloxacin 500mg 1일 1회 PO 7일
Trichomonas vaginalis : Metronidazole 500mg 1일 2회 PO 7일
재발성인 경우 herpes simplex virus 의심 필요 : 2-3주 경과 후 증상 소멸.
매독
(1) m/c cause-Treponema pallidum ,
(2) Serological test(Treponemal/Non-treponemal test)
- - 치료 전 Non-treponema 역가검사를 시행한 후 치료 후 추적관찰한다.
- - Treponema 검사는 매독 감염 후 평생 양성소견 유지.
- - 적절한 치료가 이루어지면 Non-treponema 검사는 음성으로 전환됨. 치료가 늦은 경우는 역가는 감소하지만 낮은 역가 (< 1:8) 로 지속될 수 있다.
(3) 증상 및 징후
- 1기 : 경성하감, 국소림프절병증 신고필요
- 2기 : 발진, 발열, 권태감, 탈모증, 두통, 망막염, 편평콜딜롬 (condyloma lata) 신고필요
- 잠복 : 조기잠복매독 (감염 후 1년 이내), 후기잠복매독 (감염 후 1년 이상), 무증상
- 3기 : 심혈관매독, 신경매독, 고무종
(4) 치료
- - 조기매독 : benzathine penicillin G 120만 단위씩 각각 양측 둔부에 1회 근육 주사
- - 후기잠복매독, 심혈관매독 : benzathine penicillin G 240만 단위 근육 주사 1주일 간격 3회
- - 신경매독 : penicillin G potassium crystal 300-400만 단위 IV 4시간 간격으로 18-21일 요법 (1일 투여량 1800-2400만 단위)
- - 페니실린 과민성인 경우 테트라사이클린 500mg 하루 4회씩 15일 이상 혹은 독시사이클린 200mg 14일 경구 투여
(5) 추적관찰
- - 매독 치료에 대한 반응은 non-treponema 검사 (RPR or VDRL) durrk 감소로 나타남
- - 음성 또는 지속적으로 낮은 역가 (1:4 이하)를 보일 때까지 위 검사 추적 관찰 필요.
- - 후기잠복매독 또는 치료 병력이 확실치 않아 치료를 시행한 경우 치료 전 이 검사의 역가가 1:4 이하로 낮을 수 있으며, 치료 후에도 역가 감소가 나타나지 않을 수 있음.
단순헤르페스바이러스 Herpes simplex virus: (HSV)
(1) 성매개감염으로서 영아에게까지 전파 가능. Type I (입술, 안면, 눈), Type II (외성기, 음부, 분만시 산도를 통해 신생아 감염)으로 나뉜다.
(2) 성 접촉 2-10일 후 수포 발생 후 궤양으로 이행.
(3) 바이러스의 배양과 분리, 조직 배양으로 진단.
(4) 발라클로버 (valclovir), 팜시클로버 (famciclovir), 아시클로버 (acyclovir, ACV) : 바이러스 DNA 중합효소에 대한 경쟁적 억제로 증식 차단. 5-10일 경구 복용.
생식기 사마귀
(1) m/c cause : human papillomavirus
(2) 증상 및 징후 : 생식기, 항문의 사마귀, 가려움증, 출혈
(3) 검사 : 첨규 (여성 질경검사, 오도경검사), 편평콘딜로마 (2기 매독 – 매독 혈청검사), 암종 (조직검사)
(4) 치료 : 20% 포도필린 용액 도포 (치료 효과 낮음), 효과적인 치료 법 없음. 자궁암
을 일으키는 16, 18, 6, 11형에 대한 예방적 백신이 사용 중.
인간면역결핍바이러스 감염
(1) 만성적 체중감소, 발열, 전신 쇠약을 보임.
(2) Type I (선진국에서 호발), II (후진국에서 호발)로 분류.
(3) 비뇨생식기계 증상 : 방광염, 전립선염, 부고환염, 결핵, 요도염, 궤양
(4) 선별검사 (항체 검사) 및 확정검사 (면역검사, Western Blotting)에서 양성일 경우
(5) 감염 및 전염력 있음을 판정함.
- 파괴된 면역계를 완전 회복시킬 수 있는 치료는 아직 없음
참고문헌
American Urological Association, Medical Student Curriculum, Incontinence http://www.auanet.org/education/auauniversity/medical-student-education/medical-student-curriculum 2016.
대한요로생식기감염학회 / 질병관리본부. 성매개감염 진료지침. 2016
조진선, 이상곤, 김종우. 비임균성 요도염 환자 치료의 doxycycline 요법, 대한비뇨회지1996;37;1015-1020
Anna W, Laura K, Rhoda A, Lawrence C. Genital herpes in a primary care clinic: demographic and sexual correlates of herpes simplex type 2 infections. Sex Transmit Dise 1997;24:149-155
Bowie W.R. Approach to men with urethritis and urologic complications of sexually transmitted disease. Med Clin North Am 1990;74:1543-1557
Mayo Clinic, Patient care & Health information, https://www.mayoclinic.org/diseasesconditions
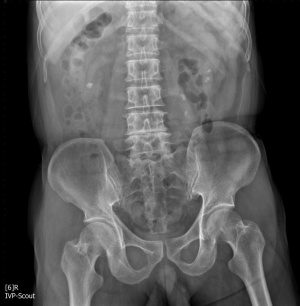
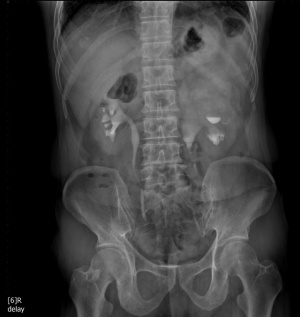
요로 결석 URINARY STONE
최종학습 성과
요로결석의 진단 계획을 세울 수 있고 복통을 유발하는 다른 질환과 감별할 수 있으며, 치료에 대해 이해한다.
실습학습 목표
1) 요로결석의 원인과 증상을 이해한다.
2) 요로결석의 진단 및 치료 방법을 설명할 수 있어야 한다.
3) 요로결석의 예방적 요법을 이해한다.
4) 요관 결석과 감별질환을 열거한다.
요로결석의 원인과 증상
원인
유전 (대사이상 유전질환, 가족력), 인종 (백인), 성별 (남자), 지리조건 (고산지대, 사막, 열대지방), 날씨 및 계절 (연평균 기온이 가장 높은 시기에서 1-2개월 후, 건조하고 더운 날씨, 햇볕 노출), 음식 (단백질, 설탕, 소금의 과다섭취, 섬유소 부족), 직업 (사무직, 요리사, 기계실 작업자, 관리직), 비만 등이 요로결석 발생과 관련된 인자로 알려져 있다.
증상
요관결석에 의한 요관폐색이 발생한 경우 요로계 퍵창으로 인해 급격한 경련성 통증이 옆구리, 갈비척추각에 발생하며, 이는 다른 급성복통을 유발하는 질환들과 유사할 수 있어 감별이 필요하다. (표 1) 또한 하복부, 고환, 음낭, 생식기 주변으로 연관통이 나타날 수 있으며, 요관폐색이 부분적이어서 요의 흐름이 유지되는 경우 둔한 통증만 호소할 수도 있고, 증상이 전혀 없는 경우도 있다. 신장결석은 일반적으로 통증이 없다. 육안적 혈뇨를 보일 수 있고, 오심, 구토, 복부팽만 등의 위장관 증상이 동반될 수 있으며, 결석이 하부요로나 방광에 위치할 경우 빈뇨, 요절박, 잔뇨감 등의 하부요로증상이 나타날 수 있다.
표 1. 급성 경련성 측복통에 대한 감별 질환
| 신장 또는 요관 결석
수신증 (신우요관이행부 폐색, 종양 등) 신우신염 또는 방광염 폐렴 갈비뼈 골절 급성 복통 (장, 담관, 췌장 또는 복부대동맥류 관련) 부인과적 질환 (난소낭종 관련 질환, 자궁외 임신) 대상포진, 좌골신경통 등의 신경학적 통증. 고환, 부관환 염증의 방사통 |
요로결석의 진단
신체검사
급격한 경련성 측복부 통증 호소시 갈비척추각의 타진에 의한 통증 (costovertebral angle knocking tenderness)이 전형적인 신체검사 소견이다.
소번검사
Urinalysis, urine culture가 필요하며, 검사상 혈뇨, 농뇨를 보이는 경우 진단에 도움이 될 수 있다.
영상의학적 검사
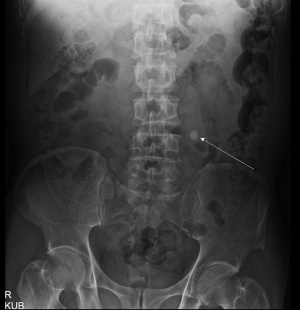
a. 단순요로촬영 (KUB)
- KUB에서는 석회화, 척추 및 골반 골격의 이상유무, 장의 가스 패턴, 복부의 종괴나 이물질 등을 확인 할 수 있다. 요로결석이 의심되는 경우 먼저 KUB를 시행하며, 결석의 70-90%는 방사선비투과성이므로 KUB에서 쉽게 보인다. 그러나 방사선 투과성 결석 (예, 요산석)인 경우 잘 나타나지 않으며, 방사선 비투과성 결석이라도 요추, 골반뼈 등에 중첩되면 잘 보이지 않을 수 있다.
b. 경정맥신우조영술 (IVP)
- IVP는정맥을 통해 조영제를 주사하고, 조영제가 요로를 통해 소변으로 배출되는 영상을 시간별로 촬영하여 요로의 이상 유무를 확인하는 검사이다. KUB에서 나타난 석회화 음영이 요로 내에 있는지 확인할 수 있다. 결석에 의한 요로폐색이 있는 경우 해당 부위 신장에서 조영제 배설이 지연되고, 수신증이 나타나며, 폐색된 부위의 상부 요관이 확장되고, 조영제 배설이 원활하지 않아 요관상이 단절되어 나타날 수 있다. 방사선투과성 결석인 경우 조영제의 충만 결손으로 나타날 수 있다.
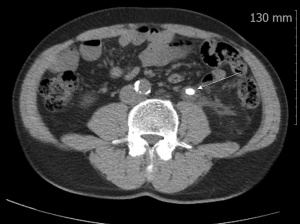
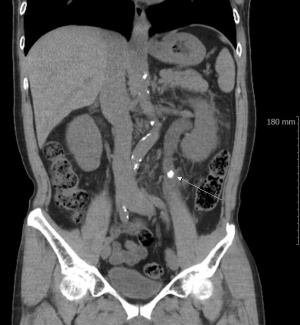
c. 비조영컴퓨터단층촬영 (Nonenhance CT)
- Nonenhance CT는 IVP를 대체할 수 있는 요로결석에 대한 표준적인 검사 법으로서, 결석의 크기, 위치, 밀도를 측정할 수 있다. CT는 단순촬영에서 확인되지 않는 방사선투과성 결석도 진단 할 수 있다. 급성옆구리통증을 호소하는 경우 CT가 IVP 보다 더 정확하며, CT상 결석이 없을 경우 통증의 다른 원인을 살펴봐야 한다.
d. 초음파 (Ultrasonography, US)
- 초음파 (US)는 소아, 임산부 요로결석에서 일차적으로 시행할 수 있는 영상학적 검사법으로, 결석은 후방음영증가 (posterior acoustic shadow)를 동반한 고반향성 에코 (bright echogenic foci) 로 보이며, 요로폐색이 발생한 경우 수신증을 확인할 수 있다.
요로결석의 치료
요로결석의 치료는 결석의 위치, 크기, 요로감염의 유무, 증상의 정도, 신기능 저하 정도 등에 따라 대기요법, 체외충격파쇄석술, 수술요법 등으로 시행하게 된다.
대기요법
결석의 위치 및 상태에 따라 차이가 있지만 4mm 이하 크기의 결석은 40–50%에서 자연 배출되며, 6mm 이상인 경우 5% 미만에서 자연 배출될 수 있다. 그리고 하부요관결석은 약 50%에서 자연 배출될 수 있다. 따라서 증상이 심하지 않고, 폐색이 심하지 않으면서 요로감염이 동반되지 않은 5mm이하 결석은 대기요법을 해볼 수 있다. 이 때 치료는 통증 조절과 함께 충분한 수분섭취 (1일 소변량 2-2.5L 이상이 될 정도)를 하면 된다. 급성통증에 대해서는 비스테로이드항염증제 (NSAID)가 효과적이며, 아편유사제(opioid)보다 더 좋은 진통효과가 있다는 보고가 있다. 통증을 완화하고 요관결석의 배출을 촉진시키기 위해 탐술로신 같은 알파차단제 경구 투여가 도움이 될 수 있다.
요로폐색과 동반된 요로감염이 있을 경우 즉각적인 감압이 필요한데, 요관스텐트유설치술 (double J ureteral stent) 또는 경피적신루관설치술 (Percutaneous nephrostomy,PCN)이 있다. 감압을 하고, 항생제 치료를 하여 요로감염이 해결될 때까지 결석의 최종적인 치료는 연기한다.
체외충격파쇄석술 (ESWL)
체외충격파쇄석술 (Extracorporeal shock wave lithotripsy, ESWL)은 체외에서 충격파를 발사하여 몸 속의 결석이 위치한 한 지점에 충격파를 모아 결석을 잘게 부수어 자연 배출하도록 유도하는 방법으로, 입원이나 전신마취가 필요 없고, 합병증도 적은 시술이다. ESWL의 성공여부는 결석의 크기, 위치, 성분, 환자의 성향, ESWL의 시술 수행도에 영향을 받는다. ESWL은 2cm 미만의 신장결석이나 요관결석에 대해 권장되며, 금기증으로는 임산부, 출혈경향, 조절되지 않는 요로감염, 심한 근골격계 기형 및 고도 비만, 결석과 근접해 있는 동맥류, 결석 원위부의 해부학적 폐쇄 등이 있다.
수술요법
a. 요관경하 수술
- 전신 또는 척추마취하에 요도, 방광을 통해 요관 및 신장내로 내시경을 넣어 결석을 직접 확인하여 작은 요로결석은 그대로 제거하고, 큰 요로결석은 체내쇄석기로 분쇄하여 제거하는 방법으로 보통 쇄석위 (lithotomy position)로 시행한다. 체내쇄석기의 종류에는 레이저, 공기압쇄석기 (lithoclast), 초음파 (ultrasonic lithotripsy,USL), 전기수압충격파쇄석기 (electrohydraulic lithotripsy, EHL)가 있다. 요관경에는 경성요관경 (rigid ureteroscopy)과 연성요관경 (flexible ureteroscopy)이 있는데, 경성요관경은 시야가 좋고, 조작이 어렵지 않아 요관 결석을 제거하는데 유용하여 이를 이용한 수술을 요관경하요관절석술 (ureteroscopic lithotripsy, URSL)로 불리며, 요관결석 수술 중 가장 많이 시행되고 있다. 연성요관경은 경성요관경이 접근하기 어려운 신우, 신배에도 접근이 가능하여 신장결석을 안전하고 덜 침습적으로 제거할 수 있고, 이를 이용한 수술법을 역행성신장내수술 (retrograde intrarenal surgery, RIRS)이라고 불린다.
b. 경피적신절석술
- 경피적신절석술 (percutaneous nephrolithotomy, PNL)은 2cm 이상의 큰 신장결석 치료의 표준적인 수술 방법이다. 피부를 통해 신장까지 24-30Fr 크기의 접근 통로관 (access tract)을 만들고, 이를 통해 신장내시경 (nephroscope)을 넣어 결석을 확인한 후 체내쇄석기로 분쇄하여 제거하는 수술이다. 일반적으로 복와위 (prone position)로 시행하나 앙와위 (supine)로도 가능하다. PNL 종료 시 신루관 (nephrostomy catheter)을 넣지만 술 중 합병증이 없었던 경우 무신루 PNL(tubeless PNL)도 안전한 것으로 알려져 있다. PNL의 가장 흔한 합병증은 발열, 출혈, 요누출 및 잔석에 의해 발생하는 문제점들이다.
c. 개복 및 복강경 수술
- 신장결석에 대해 ESWL, URSL, RIRS, PNL 이 실패하였거나 성공적이지 못할 것으로 예상되는 경우 개복 또는 복강경 수술을 고려할 수 있으며, 숙련된 술자의 경우 복강경을 선호한다. URSL 또는 ESWL로 실패한, 크고 꽉 끼인 요관결석의 경우 복강경하 요관결석제거술이 추천되며, URSL, ESWL보다 더 침습적인 수술이지만, 결석제거율은 더 높을 수 있다.
요로 결석의 예방
결석의 재발을 막기 위한 예방법으로 수분섭취, 식이요법, 생활양식의 변화가 있다.
일반적으로 하루 배뇨량이 2-2.5L이상이 되도록 하루에 2.5-3.0L정도 수분섭취해주는 것이 재발의 예방에 가장 중요한 요소이다. 식이요법으로는 염분 섭취 제한, 옥살산(oxalate) 섭취 제한이다. 옥살산 함량이 높은 음식에는 시금치, 견과류, 초콜렛, 홍차, 양배추, 부추, 딸기 등이 있으며, 옥살산칼슘석 환자에서는 과량의 비타민 C 복용을 피하는 것이 바람직하다. 또한 동물성 단백질섭취를 하루 체중 1kg당 1g이하로 제한하는 것이 좋고, 오렌지 주스처럼 구연산을 함유한 음식 섭취를 증가시키는 것이 좋다. 그리고 칼슘섭취를 제한하지 말 것을 권장한다. 비만과 요로결석과의 관련성이 밝혀져 있어 비만한 환자는 식이요법이나 체중조절을 통하여 감량하는 것이 요로결석의 재발 예방에 도움이 될 수 있다.
참고문헌
대한비뇨기과학회. 비뇨기과학. 5th ed: (주)일조각; 2014. 245-6 p.Kim SC, Moon YT, Hong YP, Hwang TK, Choi SH, Kim KJ, et al. (1998) Prevalence and risk factors of urinary stones in Koreans. J Korean Med Sci;13:138-46.
Gina Badalato SWL, Joel Teichman. Medical Student Curriculum: Kidney Stones:American Urological Association; 2016. Available from: http://www.auanet. org/education/auauniversity/medical-student-education/medical-studentcurriculum/kidney-stones. Hubner WA, Irby P, Stoller ML (1993) Natural history and current concepts for the treatment of small ureteral calculi. Eur Urol;24:172-6.
Holdgate A, Pollock T (2005) Nonsteroidal anti-inflammatory drugs (NSAIDs) versus opioids for acute renal colic. Cochrane Database Syst Rev:Cd004137.
Ye Z, Yang H, Li H, Zhang X, Deng Y, Zeng G, et al. (2011) A multicentre,prospective, randomized trial: comparative efficacy of tamsulosin and nifedipine in medical expulsive therapy for distal ureteric stones with renal colic. BJU Int;108:276-9.
Pearle MS, Pierce HL, Miller GL, Summa JA, Mutz JM, Petty BA, et al. (1998) Optimal method of urgent decompression of the collecting system for obstruction and infection due to ureteral calculi. J Urol;160:1260-4.
Logarakis NF, Jewett MA, Luymes J, Honey RJ (2000) Variation in clinical outcome following shock wave lithotripsy. J Urol;163:721-5.
Ohmori K, Matsuda T, Horii Y, Yoshida O (1994) Effects of shock waves on the mouse fetus. J Urol;151:255-8.
Streem SB, Yost A (1990) Extracorporeal shock wave lithotripsy in patients with bleeding diatheses. J Urol;144:1347-8.
Carey SW, Streem SB (1992) Extracorporeal shock wave lithotripsy for patients with calcified ipsilateral renal arterial or abdominal aortic aneurysms. J Urol;148:18-20
Wendt-Nordahl G, Mut T, Krombach P, Michel MS, Knoll T (2011) Do new generation flexible ureterorenoscopes offer a higher treatment success than their predecessors? Urol Res;39:185-8.
Istanbulluoglu MO, Ozturk B, Gonen M, Cicek T, Ozkardes H (2009) Effectiveness of totally tubeless percutaneous nephrolithotomy in selected patients: a prospective randomized study. Int Urol Nephrol;41:541-5.
Seitz C, Desai M, Hacker A, Hakenberg OW, Liatsikos E, Nagele U, et al. (2012) Incidence, prevention, and management of complications following percutaneous nephrolitholapaxy. Eur Urol;61:146-58.
Casale P, Grady RW, Joyner BD, Zeltser IS, Kuo RL, Mitchell ME (2004) Transperitoneal laparoscopic pyelolithotomy after failed percutaneous access in the pediatric patient. J Urol;172:680-3; discussion 3.
Skolarikos A, Papatsoris AG, Albanis S, Assimos D (2010) Laparoscopic urinary stone surgery: an updated evidence-based review. Urol Res;38:337-44.
Wang X, Li S, Liu T, Guo Y, Yang Z (2013) Laparoscopic pyelolithotomy compared to percutaneous nephrolithotomy as surgical management for large renal pelvic calculi: a meta-analysis. J Urol;190:888-93.
Fink HA, Akornor JW, Garimella PS, MacDonald R, Cutting A, Rutks IR, et al.(2009) Diet, fluid, or supplements for secondary prevention of nephrolithiasis: a systematic review and meta-analysis of randomized trials. Eur Urol;56:72-80.
Turney BW, Appleby PN, Reynard JM, Noble JG, Key TJ, Allen NE (2014) Diet and risk of kidney stones in the Oxford cohort of the European Prospective Investigation into Cancer and Nutrition (EPIC). Eur J Epidemiol;29:363-9.
Curhan GC, Willett WC, Rimm EB, Stampfer MJ (1993) A prospective study of dietary calcium and other nutrients and the risk of symptomatic kidney stones. N Engl J Med;328:833-8.
Siener R, Glatz S, Nicolay C, Hesse A (2004) The role of overweight and obesity in calcium oxalate stone formation. Obes Res;12:106-13.